El gemelo que se negó a rendirse
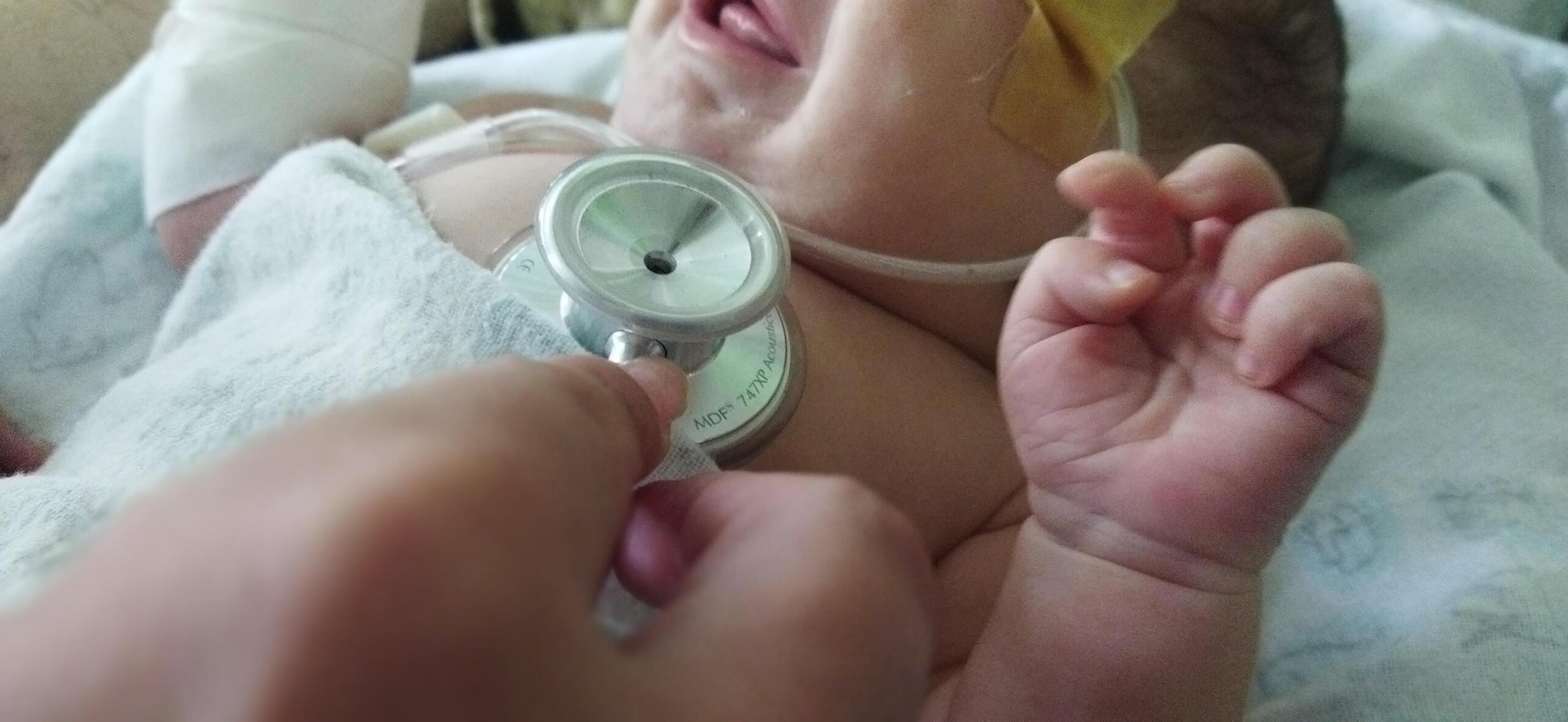 En el servicio provincial de Neonatología de Sancti Spíritus no solo se salvan vidas, también se aprenden lecciones. Foto: Yosdany Morejón
En el servicio provincial de Neonatología de Sancti Spíritus no solo se salvan vidas, también se aprenden lecciones. Foto: Yosdany Morejón
La noche en el Hospital Pediátrico de Sancti Spíritus se extendía como un hilo tenso. Afuera, el silencio; entro, el sonido intermitente del monitor que marcaba la fragilidad de una existencia diminuta. Nadie hablaba. Sobre la mesa quirúrgica, un recién nacido de kilo y medio luchaba por sobrevivir. Era el 2 de julio de 2025. Y en esa sala, la esperanza respiraba con dificultad.
No tiene pulso fuerte, pero tiene voluntad”, alcanzó a decir una enfermera antes de volver a su puesto.
Nadie lo sabía entonces, pero aquel bebé terminaría escribiendo una página inédita en la medicina espirituana. Su nombre: Ander, el más pequeño de dos gemelos nacidos de una misma placenta.
Ambos llegaron al mundo, marcados por el Síndrome de Transfusión Feto-Fetal (TTTS, por sus siglas en inglés), una rara complicación que amenaza los embarazos gemelares monocoriónicos. Uno de los fetos “dona” sangre al otro a través de conexiones vasculares anómalas dentro de la placenta, un fenómeno que puede dejar exhausto a uno y sobrecargar al otro.
Es algo inusual que rompe todo equilibrio —explica la doctora Midalis Martínez Barrios, jefa del Servicio Provincial de Neonatología de Sancti Spíritus—. Si no se interviene a tiempo, ambos pueden morir”.
En Cuba no se cuenta con tecnología láser para sellar esas conexiones dentro del útero; por eso, la batalla por la vida comienza siempre después del parto.
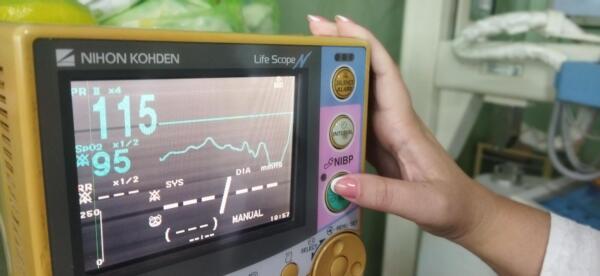
Durante los primeros días, el bebé donante sobrevivió sostenido por tubos, máquinas y la obstinación de un equipo que se negaba a rendirse. Foto: Yosdany Morejón
Una placenta, dos destinos
El embarazo de Yorlennis Durán Rodríguez se siguió de cerca desde las primeras semanas. Los ultrasonidos confirmaron lo que parecía una doble alegría, pero los médicos fueron prudentes: “Es un embarazo monocoriónico, hay que vigilarlos con cuidado.”
Cuando los gemelos nacieron por cesárea, el reloj ya contaba en contra. Aron, el receptor, pesó 2 160 gramos y presentaba signos de sobrecarga circulatoria; Ander, el donante, apenas 1 286 gramos, y su respiración era débil.
Desde el primer minuto sabíamos que sería un paciente extremo —recuerda Martínez Barrios—. Era muy pequeño, muy frágil, con anemia severa y antecedentes de TTTS”.
Durante los primeros días, el bebé “donante” sobrevivió sostenido por tubos, máquinas y la obstinación de un equipo que se negaba a rendirse. Fue entonces cuando surgió un nuevo obstáculo. “El abdomen comenzó a distenderse y la piel cambió de color —explica la doctora Midalis—. Los exámenes confirmaron lo que temíamos: una enterocolitis necrotizante (ECN) derivó en una perforación intestinal que, a su vez, puede desencadenar peritonitis, sepsis, shock y muerte. O lo operábamos de inmediato o lo perdíamos”.
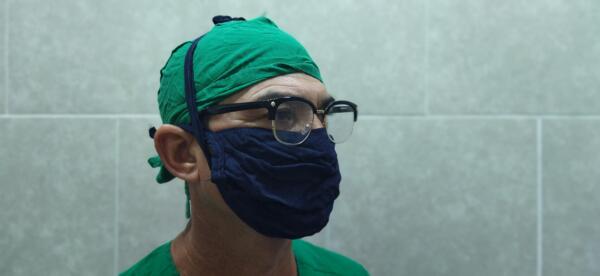
Para Yoan Manuel Barrera Rodríguez, especialista de primer grado en cirugía pediátrica, la operación fue todo un éxito. Foto: Yosdany Morejón
Una cirugía al filo de lo imposible
Doce días después de su nacimiento, el quirófano improvisado dentro del Servicio Provincial de Neonatología se llenó de pasos rápidos y un silencio pesado. Ander, acoplado a un ventilador mecánico, estaba demasiado frágil como para ser trasladado.
Apenas llegamos al servicio nos encontramos con un recién nacido en condiciones críticas que requería atención inmediata”, evoca el doctor Yoan Manuel Varela Rodríguez, especialista de primer grado en Cirugía Pediátrica.
No había margen para dudas ni esperas y se activó de inmediato a todo el equipo quirúrgico y anestésico: “Preparamos todo allí mismo, dentro de la sala de Neonatología, porque moverlo habría sido letal. Operamos sobre la cuna térmica, con cada uno de nosotros en posición estratégica para no comprometer la ventilación ni la temperatura del bebé, conscientes de que un error mínimo podía ser fatal”, explica el doctor Varela.
Cuando se abrió la cavidad abdominal, el panorama confirmó los temores: “Había material enteral y un edema importante en el resto del intestino —explica Varela Rodríguez—. Limpiamos, revisamos todo, suturamos cuidadosamente la perforación y colocamos un drenaje que nos permitiría vigilar cualquier complicación posterior”.
La operación duró poco más de una hora, pero cada minuto parecía extenderse eternamente. Niurvis Roche Morera, residente de tercer año, confiesa: “Nunca habíamos enfrentado un caso así. Todo podía ir mal en un segundo. Pero había algo en Ander, como si él supiera que debía quedarse”.
La recuperación exigió paciencia y precisión. Estímulos, ajuste de la nutrición, control constante de la ventilación: cada gesto era un acto de fe médica. “Fue difícil, muy difícil —confiesa el cirujano—. Un paciente así, con todas estas complicaciones, tiene altísimas probabilidades de fallecer. Que Ander sobreviviera nos llenó de emoción y alivio”.
Al final, cuando los signos de infección cedieron y la sutura se retiró sin incidentes, el equipo respiró aliviado. “Salvarlo no fue solo un logro médico, fue un momento humano profundo —reflexiona el doctor Yoan—. Ver a este bebé que casi pierde la batalla, todavía respirando nos recordó por qué hacemos esto. La emoción fue enorme; saber que le dimos la oportunidad de vivir es indescriptible”.

Ambos llegaron al mundo, marcados por el Síndrome de Transfusión Feto-Fetal. Foto: Cortesía del Servicio de Neonatología de Sancti Spíritus
El milagro en la incubadora ocho
En la incubadora número ocho, la vida latía al ritmo de los monitores. Era apenas un resplandor tibio entre luces frías, pero allí comenzó el milagro.
El nacimiento fue difícil —recuerda Yanet Alfonso Rodríguez, jefa de Enfermería—. Tratamos de estar listos para su llegada, pero nada nos podía preparar para lo que encontramos en el salón de parto. Tuvimos que enviar enfermeras de la sala para ayudar a reanimarlos; sus estados eran críticos desde el primer minuto”.
El primer gemelo, receptor del síndrome, absorbía todo de su hermano menor: la sangre, los fluidos, la energía vital. “Era el más grande, pero también estaba muy mal —explica Alfonso Rodríguez—. Logramos estabilizarlo, sacarlo de la ventilación asistida y mantenerlo con cuidados intensivos. Pero el segundo gemelo, el donante, llegó casi en silencio y pronto mostró complicaciones graves como anemia y finalmente la perforación intestinal”.
La cirugía para Ander, recuerda la jefa de Enfermería, fue un éxito sin precedentes: “Debería haberse hecho en un centro especializado, pero trasladarlo habría sido mortal. Así que todo el equipo se movilizó allí mismo, dentro del servicio. Los cirujanos, anestesiólogos y enfermeras trabajaron coordinados para crear un quirófano improvisado alrededor de su cuna térmica”.
Durante los días posteriores, la tensión no cedió. Cada turno de Enfermería significaba permanecer pegados al lado de la cuna, vigilando signos vitales, drenajes y cualquier mínima reacción. “Eran noches sin descanso —refiere—. A veces éramos dos enfermeras para un solo bebé, porque su estado era inestable y crítico. Cada vez que respiraba por sí solo, cada evacuación correcta, era un pequeño triunfo que nos daba fuerza para continuar”.
Además de los cuidados técnicos, hubo un componente humano que marcó la diferencia. “El vínculo con los bebés es fundamental —afirma Yanet—. Calmar sus llantos, hablarles mientras realizábamos los procedimientos, todo eso ayuda a que el sistema nervioso y digestivo respondan mejor. La ciencia sola no bastaba; había que acompañar la vida con cariño y paciencia”.
Un antes y un después para la neonatología espirituana.
El caso de Ander no fue solo una victoria personal, sino un hito en la historia médica de Sancti Spíritus: el primer recién nacido que sobrevivió a una perforación intestinal en la provincia. Lo que parecía imposible se convirtió en un referente, una evidencia de que la ciencia, la coordinación y la entrega pueden torcer incluso el destino más adverso.
Este caso demostró cuánto ha crecido la Neonatología espirituana —asegura Midalis Martínez Barrios—. Fue un trabajo de integración total: cirujanos, anestesistas, intensivistas, enfermeras, laboratoristas, todos con un mismo propósito.
Cada paso, cada decisión, había sido vital para sostener la vida de aquel diminuto guerrero.
Niurvis Roche Morera, residente de tercer año, recuerda la experiencia como la consagración de su vocación: “Nos obligó a dar lo mejor de nosotros, a estar atentos a cada señal, a vivir cada avance y cada retroceso con el corazón en vilo. La entrega no era solo profesional, era la única manera de acompañar a un bebé que se negaba a rendirse”.

Zaily Marín, residente de segundo año, añade QUE Trabajar con estos pequeños pacientes le enseñó que la fragilidad también puede ser una forma de fortaleza. Foto: Yosdany Morejón
Zaily Marín Valdivia, residente de segundo año, añade otra mirada: “Trabajar con estos pequeños pacientes me enseñó que la fragilidad también puede ser una forma de fortaleza. Cada gesto, cada movimiento, cada respiración era un recordatorio de que la ternura y la paciencia forman parte de una ciencia que salva vidas”.
Midalis lo resume así: “En esta sala no solo se salvan vidas, también se aprenden lecciones. Este niño nos ratificó que la ciencia, cuando se hace con el corazón, puede torcer el destino”. Y, efectivamente, lo que comenzó como un desafío extraordinario se convirtió en un ejemplo de referencia nacional, un antes y un después que marcará para siempre la Neonatología espirituana.

Niurvis Roche Morera, residente de tercer año, confiesa que nunca había enfrentado un caso así. Foto: Yosdany Morejón
El triunfo de la vida
Ochenta y siete días después de aquel parto que puso a prueba cada fibra del Servicio Provincial de Neonatología, los gemelos Aron y Ander recibieron finalmente el alta. La sala se llenó de aplausos que brotaron entre lágrimas, flores improvisadas y miradas húmedas que habían aprendido a convivir con la espera.

Parte del equipo médico que salvó la vida de Aron y Ander. Foto: Cortesía del Servicio de Neonatología de Sancti Spíritus
Fue imposible contener la emoción —comenta Niurvis—. Los vimos llegar tan frágiles, tan dependientes de cada monitor, cada tubo, y ahora los veíamos salir fuertes, juntos. Era una mezcla de alivio, orgullo y una felicidad que no se puede describir con palabras”.
Zaily, con la voz quebrada por la emoción, añadió: “Verlos irse con su mamá, abrazados y respirando por sí mismos, nos enseñó que todo el esfuerzo, las noches en vela y cada decisión tomada habían valido la pena. Cada pequeño avance que celebramos en el camino tuvo su recompensa final”.
Y así Yorlennis, con un bebé en cada brazo, cruzó despacio el pasillo donde tantas veces había llorado, donde su corazón se había encogido ante la incertidumbre. Antes de salir, agradeció al equipo médico por salvar la vida de sus hijos, por no rendirse jamás, por poner el alma en cada detalle.

El embarazo de Yorlennis Durán Rodríguez se siguió de cerca desde las primeras semanas. Foto: Cortesía del Servicio de Neonatología de Sancti Spíritus
El eco de aquella historia resuena hoy en el Hospital General Provincial Camilo Cienfuegos mientras, en la incubadora número ocho, donde Ander libró su primera batalla, queda el ejemplo de que la entrega, la ciencia y la ternura pueden escribir finales inesperados. Aquellos 87 días no solo salvaron vidas: confirmaron que incluso lo improbable puede ser posible con paciencia y amor.
No te pierdas nada. Únete al canal en WhatsApp de Radio Sancti Spíritus.
Noticia, En Audio, Salud, Sancti Spíritus, Sugerencias , NEONATOLOGÍA, servicios de Neonatología



Es una hazaña digna de una inmensa admiración, que en estos momentos de tanta escasez de recursos, medicamentos y los implementos necesarios se obtengan estos logros, solo me gustaría que pusieran ese mismo empeño en acabar con la plaga de ratas que tienen viviendo en los techos de los cubiculos de la Sala de Neo, que parece que se va a caer el falso techo encima cuando pasan corriendo , tambien seria muy favorable que aprendieran a escuchar a los familiares y que mostraran un poco mas de animo en la información de los partes, xq he visto taquilleros de la terminal cantando los numeros con mas animo que ustedes en los partes, tambien sería bueno que se pusieran de acuerdo al dar las información ya que en el parte te dicen una cosa y en la historia clinica esta puesta otra. Tambien quiero darle unos consejos a mis colegas enfermeras estas que le dan dosis erroneas de medicamentos a los niños, a las que las madres tienen que llamarlas a viva voz por el pacillo de Neo ya que se pasan todo el dia conversando en otras salas o sentas con con el movil en la mano editando fotos para que vengan a darle el medicamento o el aporte de la leche a los niños
Y a la distingida directora a la que cariñosamente nosotros sus trabajadores le decimos La Tia que aprenda mas de Ética y como dirigirse a las personas, que no es necesario repetir cada 10 min que ella es la jefa y se hace lo que ella diga y muchisimas veces estando equivocada,